PrEP ‘salvaje’: más riesgos que prevención contra el VIH

Aunque fue aprobada en Colombia desde 2021, quienes han intentado acceder a la profilaxis preexposición al VIH (PrEP) encuentran desconocimiento y trabas en el sistema. Mientras tanto, su consumo ‘salvaje’ sin acompañamiento médico –en cuatro de cada 10 personas– puede traer problemas de salud como afectaciones al hígado o a los riñones, en un contexto de aumento de enfermedades de transmisión sexual en el país.
Fecha: 2023-10-19
Por: Luisa Fernanda Gómez Cruz
Ilustración: Wil Huertas
Fecha: 2023-10-19
PrEP ‘salvaje’: más riesgos que prevención contra el VIH
Aunque fue aprobada en Colombia desde 2021, quienes han intentado acceder a la profilaxis preexposición al VIH (PrEP) encuentran desconocimiento y trabas en el sistema. Mientras tanto, su consumo ‘salvaje’ sin acompañamiento médico –en cuatro de cada 10 personas– puede traer problemas de salud como afectaciones al hígado o a los riñones, en un contexto de aumento de enfermedades de transmisión sexual en el país.
Por: LUISA FERNANDA GÓMEZ CRUZ
Ilustración: Wil Huertas
Sentado en un café en Bogotá, Andrés Gómez recuerda que hace un año, cuando recibió el primer frasco de PrEP de su prestadora de salud sintió, por primera vez, que el sistema no le estaba dando la espalda. Eran muchas expectativas puestas en un frasco y sentía validación: “Me dio mucha tranquilidad para vivir mi vida como me gusta”. Andrés es un hombre gay de 31 años que durante seis estuvo buscando acceder a la profilaxis preexposición para la prevención del VIH —conocida como PrEP, por las siglas en inglés de Pre-Exposure Prophylaxis—.
Son dos medicamentos antirretrovirales encapsulados en una pastilla que, como indica la palabra “profilaxis”, protege antes de la exposición al Virus de Inmunodeficiencia Humana (VIH). En su consultorio en la capital colombiana, la epidemióloga con máster en VIH/Sida, Mónica Mantilla, explica cómo funciona: “En caso de que lleguen a encontrarse con el virus, estos medicamentos evitan que pueda replicarse en las células de la persona que acaba de infectarse con él”.
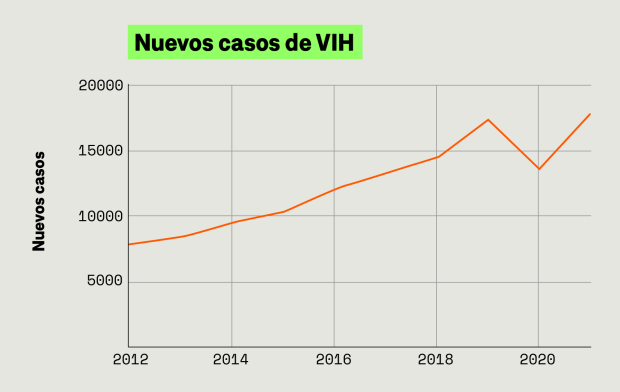
Tres años después de que Andrés comenzara su vida sexual con hombres hubo 7.793 nuevos casos reportados de VIH, según cifras del Instituto Nacional de Salud. Y desde entonces (y a excepción de 2020, por cuenta de la pandemia del covid-19) la incidencia de la infección por VIH se ha mantenido en aumento. La principal ruta de transmisión del virus continúa siendo la vía sexual.
Por eso cuando supo que había en el mundo una nueva opción para combatirlo y que esa opción llegaría a Colombia sintió emoción: “Yo dije: ‘Esto es’. Esto es lo más cerca que vamos a estar a una vacuna o a un tratamiento eficaz para controlar la epidemia del VIH”. Y no solo eso, también vio una oportunidad para poner sobre la mesa una conversación sobre el autocuidado.
***
Andrés supo de la PrEP por primera vez en 2016, a través de Love Lazers, un proyecto informativo sobre formas seguras de sexo. Para él era algo nuevo, aunque en varias partes del mundo el tema ya sonaba.
“La profilaxis preexposición parte de una pregunta de investigación que se hizo alguien en algún momento: si es útil brindar profilaxis post-exposición (PEP) a las personas que tuvieron una exposición al VIH, ¿qué pasaría si damos el medicamento a las personas que tienen mucho riesgo de exponerse?”, cuenta desde su oficina el coordinador del Proyecto Interagencial de Prevención Combinada de VIH del Fondo Población de las Naciones Unidas (UNFPA), Yacid Estrada Santiago.
A mediados de 2012, la Administración de Alimentos y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés) aprobó el uso del primer fármaco como tratamiento preventivo para reducir el riesgo de infección causado por el VIH. En 2014, los Centros para el Control y Prevención de Enfermedades del mismo país (CDC) publicaron unas directrices recomendando su uso entre los grupos de alto riesgo, incluidos los hombres que tienen relaciones sexuales con hombres y las personas trans. Un año más tarde la OMS hizo la misma indicación y desde entonces la PrEP fue incluida en las estrategias del Programa Conjunto de las Naciones Unidas sobre el VIH/Sida (ONUSIDA) para mitigar el virus.
La rápida aceptación y popularización del fármaco se debió a que tomándolo diariamente o de forma consistente reduce el riesgo de adquirir el VIH aproximadamente en un 99 %. Pero solo si se toma de forma correcta; ya sea diariamente o a demanda. La primera implica tomar una pastilla todos los días a la misma hora durante el tiempo que se quiera estar en tratamiento. La segunda, exige planear la posible situación de exposición, porque se toma una dosis de dos pastillas entre 2 y 24 horas antes de la relación sexual, luego una tableta 24 horas después de las dos primeras y una más pasadas 48 horas de las dos tabletas iniciales. Una sola pastilla de PrEP tomada antes o seguido de la relación sexual no surte ningún efecto preventivo.
***
Para 2022, 22 países de América Latina y el Caribe reportaron tener usuarios en PrEP, entre ellos Argentina, Brasil, Cuba, Colombia, Guatemala, México y Uruguay.
“En 2018 la Organización Panamericana de la Salud hace un piloto sobre qué tanto sabe la ciudad de Bogotá sobre la PrEP y esos resultados dicen que se está dando de manera silvestre”, dice Estrada Santiago.
Mantilla, la epidemióloga experta en VIH/Sida, también constató consumo sin acompañamiento médico. “Las personas le comentaban a uno que les daban un kit en las fiestas (…) en el que había preservativos, sustancias psicoactivas y una pastilla de PrEP”.
“Muchos nos pedían Truvada [un medicamento antirretroviral para el VIH]. Pensamos que eran personas viviendo con VIH que no tenían cómo adquirir el medicamento [porque hace parte del esquema que pueden tomar algunas personas infectadas] y necesitaban ayuda de organizaciones como nosotros”, cuenta Jorge Cruz, vocero en Bogotá de RecolVIH. “Cuando nos dimos cuenta, muchas de estas personas estaban consiguiendo Truvada para utilizarla como PrEP”. Otras, buscaban medicamentos antirretrovirales que no estaban recomendados como profilaxis para usarlos con este fin.
Andrés también notó que la PrEP se podía conseguir con relativa facilidad antes de que fuera aprobada para ser entregada por el sistema de salud. Cuando empezó su búsqueda para conseguirla, entre 2017 y 2018, dejó sus datos personales en varias organizaciones esperando que alguna lo llamara a darle información o avisarle que estaba disponible.
“Y entonces, entre una cosa y otra, me llamó una persona que decía que se encargaba de facilitar el acceso a la PrEP”, dice, y recrea el diálogo que tuvo:
—¿Y tienes un programa, funcionas a través de una IPS [Institución Prestadora de Salud]?… ¿Qué eres tú?
— Yo solo soy un facilitador.
— O sea, tú la vendes— le dije.
— Sí, pero pues tenemos toda la información, yo te puedo entregar unas cartillas para que sepas.
— Pero tú la vendes…
— Sí. ¿Te interesa?
No le interesó, pero tiempo después se volvió a encontrar con la posibilidad de obtenerla. “Un día nos vimos con alguien para follar, hablamos de la PrEP y me dijo: ‘Yo tengo acá porque antes tomaba y ahora soy indetectable [es decir, positivo a VIH y en tratamiento]. Me quedé con esa medicina y tengo como para seis meses. Te la regalo’. Le dije que no, no así, sin información. Él la usaba y reconoce que no se tomaba eso con juicio. Por eso se infectó”.
Cuenta que como a los cinco meses, aceptó el ofrecimiento, pero se encontró con la respuesta de que esta persona ya había vendido los medicamentos.
“En ese momento, había un sistema de venta clandestino, súper informal, que la gente usaba para tomar a demanda y con poca información”, recuerda Andrés.
Todavía lo hay. “Actualmente por cada 10 personas que buscan acceder a PrEP, cuatro están haciendo PrEP salvaje”, dice Jhon Ramírez, representante legal de la organización Red Somos, “y esto tiene que ver con la venta por internet de los medicamentos”.
La PrEP salvaje o silvestre (traducción de Wild PrEP) es la adquisición y consumo no controlado de los medicamentos utilizados para la profilaxis.
***
En octubre de 2019 Colombia realizó el piloto para implementar la profilaxis pre-exposición para el VIH en Bogotá. Desde esa fecha y hasta febrero de 2021, 546 personas recibieron PrEP —537 hombres y 9 personas trans—, según datos del Ministerio de Salud. El piloto contó con la participación de la Secretaría de Salud de Bogotá y organismos internacionales como UNFPA, PNUD y OPS, esta última invirtió 70,7 millones de dólares y ofreció cooperación técnica.
A partir de los resultados de este piloto, la PrEP se incluyó en la actualización de la Guía de Práctica Clínica (GPC) para la atención de la infección por VIH/SIDA, en septiembre de 2021, y se inició la construcción del Lineamiento para la implementación de la PrEP en Colombia, que fue publicado en junio de 2023.
En diciembre de 2021, el Ministerio de Salud y Protección Social expidió la Resolución 2292 por la cual actualiza las tecnologías en salud que deben entregar las Empresas Prestadoras de Salud (EPS) como parte del Plan de Beneficios en Salud (lo que anteriormente se conocía como POS). Según un estudio solicitado por la entidad, el costo por persona del programa de PrEP en Colombia para 2021 se estimó en $732.808 en promedio. La inclusión de los medicamentos para PrEP, puso una obligación adicional para que las EPS los entregaran.
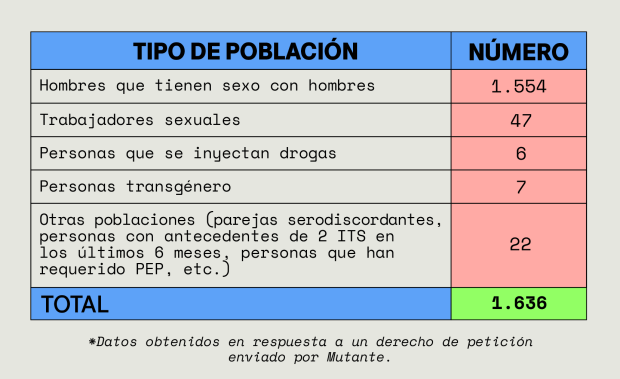
Con esto, de acuerdo con el ministerio, 1.636 personas recibieron PrEP al menos una vez en 2022. La mayoría de consumidores están en Bogotá (936) y Medellín (505). El resto (195) están en otras ciudades.
Pero no todos quienes lo intentaron la consiguieron.
***
Andrés llegó a pedir la PrEP en Compensar, su EPS, en tres oportunidades. Todas las veces se dio cuenta de que no tenían ni idea de qué era. Esto se repite en varios relatos.
“El clínico con el que se encuentran no conoce muy bien y les dicen ‘lo voy a remitir a la ruta’ o ‘le voy a preguntar al internista’ o ‘venga dentro de un tiempito mientras yo averiguo’”, señala Estrada Santiago, de UNFPA.
“Eso lleva a que las personas busquen la profilaxis en procesos más rápidos y fáciles y abre la puerta a la PrEP salvaje. Yo lo he visto en redes, gente que lo promociona incluso así: ‘PreP, sin tantas vueltas, sin que te la nieguen’”, dice Miguel López, cofundador y comunicador de Más que Tres Letras, una fundación que trabaja contra la discriminación hacia las personas seropositivas.
Por eso “la gente prefiere arriesgarse y confiar en un extraño que buscar refugio en un sistema que solo lo ha atropellado, que es antiderechos y heteronormativo”, dice Andrés.
Más que Tres Letras creó un formato de tutela para que quien esté enfrentando barreras pueda interponer un recurso legal que le permita acceder al medicamento. Solo en 2022 este formulario fue descargado aproximadamente 300 veces.
La PrEP salvaje es una falla del sistema que tampoco está respondiendo a las consecuencias que genera.
***
Tomar PrEP de forma regulada y con acompañamiento médico implica ciertos requerimientos: una prueba de VIH negativa, hacer exámenes de otras infecciones de transmisión sexual (ITS), no tener antecedentes de huesos de cristal (osteogénesis imperfecta), ni riesgo de insuficiencia renal.
Vivir con VIH y tomar PrEP puede generar farmacorresistencia, pues aunque la profilaxis está compuesta por dos medicamentos antirretrovirales, si se está infectado con el virus el esquema consumido estaría incompleto.
La PrEP no protege contra sífilis, gonorrea, clamidia, ni otras infecciones que se transmitan durante el contacto sexual sin condón, y muchos parecen no saberlo: en todo el mundo la sífilis y la gonorrea están aumentando. Un debido acompañamiento médico indicaría no sólo hacer las pruebas sino dar tratamiento para estas y otras infecciones.
Revisar la función renal, hepática, perfil lipídico y cuadro hemático es igualmente clave porque los medicamentos utilizados para PrEP pueden alterar los riñones y ocasionar desmineralización ósea. “Tenemos un paciente con una creatinina de 1,4, casi en un colapso del filtrado del riñón y no sabemos qué va a pasar con su función renal. Otro, tiene unas enzimas hepáticas voladísimas, que nunca ha tenido control y lleva tres años tomando la PrEP. Sí, está negativo a VIH, ¿pero el hígado cuándo lo recupera?”, afirma Ramírez desde el lugar donde opera Red Somos.
La Guía Práctica Clínica del Ministerio de Salud indica que quienes toman PrEP deben realizarse todos esos exámenes cada tres meses, tanto para verificar que el medicamento esté surtiendo efecto, como que no esté interactuando indebidamente con otros medicamentos generando daños en el cuerpo.
“El medicamento es efectivo en la medida que se tome de acuerdo a como está prescrito. Funciona bien si la persona olvida una o dos dosis, pero esas cosas deberían ser lo menos. Caer en pausas prolongadas reduce la efectividad”, señala Estrada Santiago, “y si las personas no están acompañadas por un médico, pudieran entrar en periodos de no adherencia que afecten la efectividad del mismo”.
***
La PrEP es para todos, pero quizá no todos tienen una verdadera necesidad de tomarla. Parte de los problemas de que el sistema de salud, y el Estado en su conjunto, no esté atendiendo las necesidades de la población que quiere adquirir la profilaxis, es que no está proporcionando la información necesaria; no solo de qué es y cómo se toma, sino tampoco de quiénes deberían consumirla.
Lo que se ha indicado es que la PrEP es para quienes tienen un riesgo sustancial de adquirir el VIH, cualquiera sea su género y orientación sexual.
Según la Guía de Prácticad Clínica, el riesgo sustancial se mide si en los últimos seis meses se presentan antecedentes de una infección de transmisión sexual, historial de sexo transaccional, relaciones sexuales sin condón con alguien cuyo estado de infección por el VIH sea desconocido o positivo o haber recibido profilaxis postexposición en situaciones que no sean de trabajo sexual.
Pero más allá de la guía, en la realidad, cada caso debe evaluarse de manera individualizada.
“Hay personas que me han escrito que tienen relaciones sexuales una vez al mes, y me preguntan si deberían tomar PrEP y yo les digo: si quieres la puedes tomar, pero ¿vale la pena? Finalmente es un medicamento, es un químico que te estás metiendo en el cuerpo”, sostiene López, de Más que Tres Letras.
El primer filtro es uno mismo. ¿Cómo son mis prácticas sexuales? ¿Con qué frecuencia tengo encuentros? ¿Tengo una estrategia efectiva de prevención del VIH?
Andrés inició una relación con una persona seropositiva que está en tratamiento; es indetectable y no transmite el virus. Para algunos especialistas, el estar en una relación serodiscordante (que uno vive con VIH y el otro no) haría que no necesiten la PrEP porque cuentan con una estrategia de prevención altamente efectiva (el tratamiento antirretroviral). Pero Andrés y su compañero lo ven de otra manera: “Él me dijo en un momento: ‘Así sepa que tú no te vas a infectar, así sepa que estoy haciendo todas las cosa bien, no dejo de tener miedo’”.
Tomar la PrEP es para Andrés y su compañero la forma en la que cada quien se hace responsable de su propia salud; es una medida de autocuidado.
***
Después de los tres intentos fallidos de Andrés por conseguir la PrEP en el sistema de salud, su compañero le dijo que le daba el dinero para que la consiguiera en una entidad privada. Llegó a Quiasmo, en la localidad Barrios Unidos.
Tras los primeros dos meses y luego de superar los efectos secundarios que genera la PrEP —diarrea, náuseas, dolor de cabeza, fatiga y dolor de estómago— volvió a intentar en la EPS “porque si bien me parece lindo que alguien le regale eso a uno, yo pago por mi salud y aporto a un sistema del cual no he recibido nada”.
Ahora sí que conocía el tema, se sentía empoderado y le comentó a la médica general que estaba en una relación serodiscordante. Esta, al fin activó la ruta por el sistema y lo remitió con psicología y enfermería para que le hicieran los exámenes iniciales, pero la primera empezó a decirle que esto le iba a hacer daño y a generarle riesgos. “Como diciendo: ‘No lo tomes. Te lo vamos a dar si insistes, pero lo mejor es que no lo tomes’”, cuenta.
— Entonces hablemos de los beneficios también— le dije.
— Más allá de que la gente lo usa para follar sin condón, no sé cuál pueda ser el beneficio— me respondió.
Por esto el coordinador de educación de la Liga Colombiana de Lucha contra el Sida, Ricardo García, señala la necesidad de reducir estigmas: “La PrEP no está diseñada para alcahuetear ni para ‘descondonizar’ relaciones. Sino para incrementar los mecanismos de prevención”.
Más aún porque la estrategia que da paso a la PrEP no incluye solo “tomar pastillas”; es una estrategia de prevención combinada que implica lo biomédico, lo estructural y lo comportamental. Es decir: las tecnologías de salud, las regulaciones y las prácticas sexuales. A eso se refiere Andrés cuando dice que para él se trata también de poner en la mesa una charla sobre el autocuidado:
“A quienes dicen que uno quiere usar PrEP para ser irresponsable les digo: Yo antes iba al médico si me pasaba algo. Ahora, para que me den los medicamentos, tengo que hacerme pruebas todo el tiempo. Me obligan a ir y estar haciéndome preguntas incómodas, a tener latente una noción de cuidado. A mí eso me parece cero irresponsable”.
***
Luego de los exámenes iniciales Andrés recibió una llamada: era una enfermera de Infectoclínicos, la IPS que Compensar contrató para atender a sus usuarios de PrEP. En agosto cumplió un año desde que empezó a tomar la profilaxis dentro del sistema de salud y mirando el camino recorrido, Andrés se mantiene firme en seguir dando la pelea: “Si el Estado y los discursos de la salud en Colombia no van a abordar esos temas, tenemos que abordarlo nosotros y una forma es esta. Obligando al sistema de salud a que haga su trabajo”.
La PrEP puede significar el cambio que el mundo necesitaba en la detención de la epidemia del VIH. Pero sólo si quienes la necesitan logran acceder a ella.
Previamente habíamos publicado que el esquema para consumir la PrEP a demanda era 1+1+1. El 23 de octubre de 2023 se corrigió la imprecisión: el esquema es 2+1+1.
_
Únete a nuestro canal de WhatsApp para recibir fácilmente los enlaces a nuestros artículos y herramientas.